ΟΟΣΑ: Οι παθογένειες του ψηφιακού μετασχηματισμού στην υγεία – Tι συμβαίνει στην Ελλάδα

Μια σύντομη έκθεση πολιτικής του ΟΟΣΑ, που δημοσιεύθηκε τον Μάρτιο του 2026, αναδεικνύει ένα κρίσιμο σημείο: ότι η ανάπτυξη ψηφιακών υποδομών στην υγεία δεν συνεπάγεται αυτόματα ούτε την ουσιαστική αξιοποίησή τους από τους ασθενείς ούτε την ομαλή λειτουργία των συστημάτων στην πράξη. Η έκθεση βασίστηκε στα δεδομένα της έρευνας PaRIS (2023–2024).
Το «χάσμα» στην ψηφιακή υγεία
Η έκθεση, καταγράφει μια σειρά από κενά και ασυνέχειες που, στην πράξη, συνθέτουν ένα «χάσμα»: ανάμεσα στις δυνατότητες των συστημάτων υγείας και σε όσα τελικά βιώνουν και μπορούν να αξιοποιήσουν οι πολίτες.
Στο πλαίσιο αυτό, ο ΟΟΣΑ εστιάζει σε ένα συγκεκριμένο αλλά αποκαλυπτικό πεδίο: την πρόσβαση και τη χρήση των ηλεκτρονικών ιατρικών αρχείων. Μέσα από αυτόν τον «φακό», εξετάζει αν η πληροφορία είναι διαθέσιμη όταν χρειάζεται, αν οι ασθενείς γνωρίζουν ότι μπορούν να τη χρησιμοποιήσουν και πώς αυτό επηρεάζει την εμπειρία τους στο σύστημα υγείας.
Ταυτόχρονα, μέσα από την έκθεση, αναδεικνύεται ακόμη ένα σημαντικό στοιχείο: η έλλειψη διαλειτουργικότητας. Ακόμη δηλαδή και όταν υπάρχουν τα δεδομένα, η αδυναμία των συστημάτων να επικοινωνήσουν μεταξύ τους, περιορίζει στην πράξη τη χρησιμότητά τους.
ΟΟΣΑ – Όταν τα δεδομένα υπάρχουν, αλλά δεν αξιοποιούνται
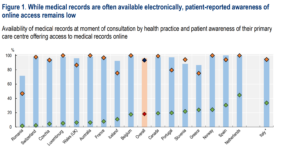
Στις περισσότερες χώρες του ΟΟΣΑ, η ψηφιοποίηση των αρχείων έχει πλέον σχεδόν ολοκληρωθεί. Σε 13 από τις 17 χώρες που συμμετέχουν στην έρευνα, πάνω από το 95% των ιατρείων της πρωτοβάθμιας περίθαλψης, χρησιμοποιούν ηλεκτρονικά ιατρικά αρχεία. Επίσης, το 93%, έχουν διαθέσιμα τα δεδομένα του ασθενούς, τη στιγμή της εξέτασης.
Και όμως, από την πλευρά των ασθενών, η εικόνα είναι τελείως διαφορετική. Μόλις το 18% δηλώνει ότι γνωρίζει πως μπορεί να έχει ηλεκτρονική πρόσβαση στα ιατρικά του δεδομένα.
Στην πράξη, όταν οι ασθενείς δεν γνωρίζουν ότι έχουν πρόσβαση στα ιατρικά τους δεδομένα, δεν μπορούν να ελέγξουν τις πληροφορίες που τους αφορούν, να προετοιμαστούν καλύτερα για την επίσκεψή τους στο γιατρό ή να συμμετέχουν ενεργά στις αποφάσεις για τη φροντίδα τους.
Υπάρχουν βέβαια διαφοροποιήσεις μεταξύ των χωρών. Χώρες όπως η Δανία και η Εσθονία εμφανίζουν υψηλές επιδόσεις τόσο στην ψηφιοποίηση όσο και στη γνώση των ασθενών, δείχνοντας ότι η τεχνολογία μπορεί να συνδυαστεί με ενεργή συμμετοχή των πολιτών.
Στην Ελλάδα, τα ιατρικά αρχεία είναι σε μεγάλο βαθμό ψηφιοποιημένα (μεταξύ 90 και 95%) και διαθέσιμα κατά τη διάρκεια της επίσκεψης στον γιατρό (περίπου 80%). Ωστόσο, το ποσοστό των ασθενών που γνωρίζουν ότι μπορούν να έχουν πρόσβαση σε αυτά, είναι σαφώς μικρότερο (περίπου το 30%).
Όταν τα δεδομένα δεν «ρέουν», καταρρέει η εμπειρία των ασθενών
Πέρα από το αν οι ασθενείς γνωρίζουν ή όχι ότι έχουν πρόσβαση στα δεδομένα τους, η έκθεση αναδεικνύει και ένα δεύτερο, πιο βαθύ πρόβλημα: τη δυσκολία των συστημάτων υγείας να εξασφαλίσουν τη συνεχή και ομαλή ροή της πληροφορίας μεταξύ των παρόχων υγείας.
Η επανάληψη αυτού του μοτίβου σε διαφορετικά συστήματα υγείας, δείχνει ότι δεν πρόκειται για μεμονωμένες αστοχίες, αλλά για ένα ευρύτερο διαρθρωτικό ζήτημα. Τα δεδομένα μπορεί να είναι ψηφιακά καταγεγραμμένα, αλλά συχνά παραμένουν κατακερματισμένα και αποθηκευμένα σε συστήματα που δεν «μιλούν» μεταξύ τους.
Ο ασθενής φορέας της πληροφορίας
Όταν η πληροφορία δεν μεταφέρεται ομαλά, το βάρος πέφτει στον ίδιο τον ασθενή. Στην πράξη, αυτό σημαίνει ότι πρέπει να επαναλαμβάνει το ιατρικό του ιστορικό, τις εξετάσεις και τις αγωγές του σε κάθε επαφή με διαφορετικό πάροχο. Συχνά χρειάζεται να μεταφέρει έγγραφα ή να θυμάται λεπτομέρειες που δεν είναι πάντα εύκολο να αποδοθούν με ακρίβεια.
Η διαδικασία αυτή δεν είναι μόνο χρονοβόρα. Μπορεί να οδηγήσει σε παραλείψεις, σε απώλεια κρίσιμων πληροφοριών ή σε επαναλήψεις εξετάσεων, που θα μπορούσαν να είχαν αποφευχθεί. Παράλληλα, αυξάνει τον κίνδυνο καθυστερήσεων στη φροντίδα και δυσχεραίνει τον συντονισμό μεταξύ διαφορετικών υπηρεσιών υγείας.
Η εμπειρία των ασθενών σε ένα σύστημα που δεν επικοινωνεί
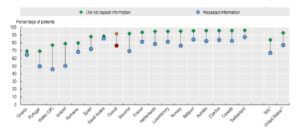
Η ανάλυση δείχνει ότι όταν οι ασθενείς αναγκάζονται να επαναλάβουν πληροφορίες που θα έπρεπε να είναι ήδη διαθέσιμες στα ιατρικά τους αρχεία, αξιολογούν αρνητικά την ποιότητα της περίθαλψης που λαμβάνουν. Αντίθετα, όταν η πληροφορία είναι διαθέσιμη και δεν απαιτείται επανάληψη, τα επίπεδα θετικής εμπειρίας είναι σταθερά υψηλότερα. Η διαφορά αυτή φτάνει, κατά μέσο όρο, περίπου τις 15 ποσοστιαίες μονάδες.
Στην Ελλάδα, τα επίπεδα θετικής εμπειρίας εμφανίζονται πιο κοντά μεταξύ των δύο ομάδων. Περίπου το 65% των ασθενών που χρειάστηκε να επαναλάβουν πληροφορίες δηλώνουν θετική εμπειρία, έναντι περίπου 70% όσων δεν χρειάστηκε. Η διαφορά είναι υπαρκτή, αλλά σαφώς μικρότερη σε σχέση με άλλες χώρες..
Η μικρή απόκλιση, ενδέχεται να σημαίνει ότι η εμπειρία των ασθενών στην Ελλάδα επηρεάζεται και από άλλους παράγοντες, πέρα από τη διαχείριση της πληροφορίας ή ότι οι ίδιοι οι ασθενείς έχουν διαφορετικές προσδοκίες από το σύστημα υγείας.
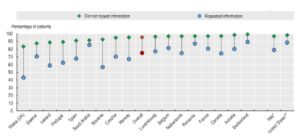
Ένας δεύτερος δείκτης: Η φροντίδα με επίκεντρο τον ασθενή
Η έρευνα εξετάζει και έναν δεύτερο, διακριτό δείκτη: τη φροντίδα με επίκεντρο τον ασθενή. Η επίδραση εδώ είναι ιδιαίτερα έντονη στους ασθενείς με χρόνιες παθήσεις. Όσοι δεν χρειάστηκε να επαναλάβουν πληροφορίες, καταγράφουν υψηλότερες επιδόσεις στον δείκτη φροντίδας με επίκεντρο τον ασθενή. Όσοι χρειάστηκε να το κάνουν, εμφανίζουν σαφώς χαμηλότερες. Η διαφορά μεταξύ των δύο ομάδων φτάνει κατά μέσο όρο περίπου τις 20 ποσοστιαίες μονάδες. Η Ελλάδα δεν εμφανίζει κι εδώ έντονη απόκλιση.
Το ζητούμενο δεν είναι μόνο η ψηφιοποίηση
Η εικόνα που προκύπτει από την έκθση είναι σαφής: τα ψηφιακά εργαλεία υπάρχουν, αλλά η αξία τους κρίνεται από το αν λειτουργούν στην πράξη, τόσο για το σύστημα όσο και για τον ασθενή.
Όταν η πληροφορία δεν μεταφέρεται ομαλά, το βάρος μετακυλίεται στους πολίες. Επίσης, όταν οι ασθενείς δεν γνωρίζουν σε ποιες υπηρεσίες έχουν πρόσβαση ή δεν διαθέτουν τις κατάλληλες δεξιότητες για να τις αξιοποιήσουν, οι δυνατότητες αυτές αχρηστεύονται.
Η ενδυνάμωση των ασθενών, σύμφωνα με τον ΟΟΣΑ, απαιτεί, επομένως, περισσότερα από την απλή τεχνολογία. Ο ψηφιακός μετασχηματισμός της υγείας δεν κρίνεται μόνο από την ανάπτυξη νέων εφαρμογών, αλλά από το κατά πόσο μπορούν να χρησιμοποιηθούν στην πράξη, μέσα σε ένα σύστημα που λειτουργεί συντονισμένα και ανταποκρίνεται ουσιαστικά στις ανάγκες τους.
Φωτογραφία: istock