Νέα… βάσανα και «κόφτες» μέσω των ICD-10 ανά ειδικότητα- Δείτε παραδείγματα και εξήγηση από γιατρό

Όταν ζήτησαν από τους γιατρούς να συμμετάσχουν στο εγχείρημα -αλλά εντός 3 ημερών- ιδού η απάντηση που απέστειλαν οι εκπρόσωποι της γενικής οικογενειακής ιατρικής ειδικότητας, η οποία τώρα φαντάζει προφητική καθώς η ηλεκτρονική πλατφόρμα δεν αφήνει περιθώρια για τα απαραίτητα παραπεμπτικά (καθώς προφανώς υπάρχει πρόβλημα σε κάποιους αλγόριθμους που δεν προβλέπουν όλες τις περιπτώσεις):
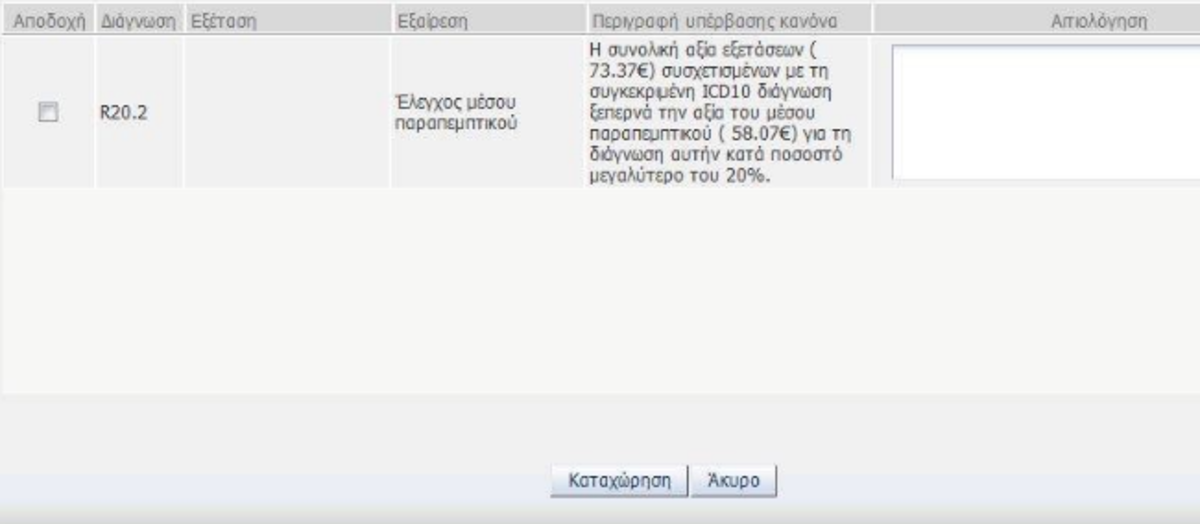
Δείτε σε τι ταλαιπωρία υποβλήθηκε χθες βράδυ ένας γιατρός και φυσικά και ο ασθενής του για να μπορέσουν να συνεργαστούν για την διενέργεια προληπτικών εξετάσεων αφού η εφαρμογή του νέου συστήματος δεν άφηνε ουσιαστικά περιθώρια στον γιατρό να ασκήσει το λειτούργημά του… Μάλιστα κάποιοι αναγκάστηκαν να βάλουν άλλες διαγνώσεις για να επιτύχουν να γράψουν στον ασθενή τους την εξέταση που πραγματικά χρειάζεται!
Το iatropedia ζήτησε από τον γενικό οικογενειακό γιατρό και γενικό γραμματέα της Ελληνικής Ένωσης Γενικής Ιατρικής, Ευάγγελο Φραγκούλη να μας εξηγήσει αναλυτικά πως έχει το θέμα:
Σήμερα τέθηκε σε εφαρμογή από την ΗΔΙΚΑ και σε σχέση με την έκδοση παραπεμπτικών εξετάσεων για ασφαλισμένους του ΕΟΠΥΥ, άλλος ένας κόφτης που όμως πλέον φέρνει τους γιατρούς στα όρια της απόγνωσης…
Πιο συγκεκριμένα η ΗΔΙΚΑ πέτυχε να εφαρμόσει άλλον έναν από τους κανόνες που τίθενται στην Υπουργική Απόφαση Αριθμ. Γ3γ/40426 «Κανόνες παραπομπής διαγνωστικών εξετάσεων» στην οποία καθορίζεται πως θα υπολογίζεται συνεχώς το μέσο παραπεμπτικό ανά ειδικότητα και ICD-10, όπου ως μέσο παραπεμπτικό ορίζεται ο μέσος όρος της δαπάνης του ΕΟΠΥΥ για τα παραπεμπτικά της ίδιας ειδικότητας και για το ίδιο ICD-10. Για τον υπολογισμό του μέσου παραπεμπτικού ανά ειδικότητα και ICD-10 λαμβάνεται υπόψη το αμέσως προηγούμενο έτος δηλαδή από 1 Ιανουαρίου μέχρι 31 Δεκεμβρίου. Όταν ιατρός συγκεκριμένης ειδικότητας ξεπερνά το 20% του μέσου παραπεμπτικού, θα καταγράφεται η υπέρβαση. Για την υπέρβαση αυτή θα ενημερώνεται τόσο ο ιατρός με ειδικό μήνυμα στην οθόνη του Η/Υ του, όσο και ο ΕΟΠΥΥ.
Σαν παράδειγμα στο ICD-10 που αντιστοιχεί στο Σακχαρώδη Διαβήτη τύπου 2 και για τους Γενικούς Ιατρούς επιτρέπεται δαπάνη εργαστηριακών εξετάσεων ύψους 25.85 ευρώ και ο γιατρός βρίσκεται υπόλογος σε τυχόν υπέρβαση της!!!
Ο κόφτης αυτός είναι άστοχα σχεδιασμένος, χωρίς καμιά επιστημονική τεκμηρίωση και βασισμένος σε δεδομένα «σκουπίδια».
Αρχικά γεννάται το ερώτημα πως υπολογίστηκαν οι μέσοι όροι ανά ICD 10 και ανά ειδικότητα, αφού μόλις πρόσφατα ξεκίνησε η αντιστοίχηση ICD10 και εξέτασης και μέχρι τότε γράφονταν οι κωδικοί ICD10 όλοι μαζί και οι εξετάσεις όλες μαζί…
Ακόμα κι αν είχαμε δεδομένα για την μέχρι τώρα αντιστοίχηση ICD10 και εξετάσεων αυτά σε μεγάλο ποσοστό θα ήταν ανακριβή- «σκουπίδια». Δεν μπορεί να είναι κάτι άλλο, αφού είναι προϊόντα ενός συστήματος που τροφοδοτείται από τους ίδιους τους γιατρούς με «σκουπίδια». Συχνά λόγω άγνοιας- ποιός και πότε εκπαίδευσε τους γιατρούς στην ορθή χρήση του ICD-10 (Για να γίνει αντιληπτό το πρόβλημα στις ΗΠΑ χρειάστηκε μια δεκαετία για την εισαγωγή του); Συχνά λόγω ατελειών του συστήματος – πχ γιατί δεν αποθηκεύονται τα αποτελέσματα των εργαστηριακών εξετάσεων κατευθείαν από τα εργαστήρια στη καρτέλα του κάθε ασθενούς και επιτρέπεται να εισάγονται αυθαίρετες τιμές από τους κλινικούς γιατρούς με τρόπο που να ικανοποιούνται τα θεραπευτικά πρωτόκολλα που έχουν προεπιλέξει;
Επιπρόσθετα για να γίνει αντιληπτή η προχειρότητα και η σπουδή στην εισαγωγή των νέων κοφτών, μας ζητήθηκε από τον ΕΟΠΥΥ διαμέσου του Πανελλήνιου Ιατρικού Συλλόγου μέσα σε ένα ασφυκτικό πλαίσιο 3 ημερών ως Ελληνική Εταιρεία Γενικής Ιατρικής να γνωμοδοτήσουμε για ένα πλήθος κωδικών ICD, συμπτωμάτων και διαγνώσεων και σε σχέση με το ποιές εξετάσεις δικαιολογούνται για αυτούς και με ποια συχνότητα. Ένα τέτοιο έργο ήταν πραγματικά αδύνατον να παραχθεί τεκμηριωμένα για το πλήθος των κωδικών που μας ζητήθηκε μέσα σε τρεις ημέρες, ζητήσαμε παράταση στην απάντηση μας, την οποία δεν λάβαμε ποτέ…
Οι γιατροί πλέον δεν μπορούμε παρά να φωνάξουμε «έλεος, φθάνει πια!», καθώς οι αντοχές μας στο να υπερπηδούμε εμπόδια στην άσκηση της καθημερινής πρακτικής μας αρχίζουν να εξαντλούνται… Αντί να ασχολούμαστε με τη διαχείριση των προβλημάτων των ασθενών μας, ασχολούμαστε με την επίλυση των γρίφων που μας θέτουν ΥΥΚΑ, ΕΟΠΥΥ και ΗΔΙΚΑ… Αντί να γίνεται προσπάθεια περιορισμού της κακής χρήσης εξετάσεων, επιχειρείται να ελεγχθεί γενικά η χρήση εξετάσεων…
Όπως τονίσαμε και στην επιστολή μας προς τον ΠΙΣ, ως φορείς της Γενικής Ιατρικής στην Ελλάδα είμαστε απόλυτα σύμφωνοι με την ανάγκη περιορισμού της ακατάλληλης ιατρικής φροντίδας. Στο πλαίσιο αυτό θα είμαστε αρωγοί στην προσπάθεια ελέγχου, τόσο της κατάχρησης, όσο και της κακής χρήσης εξετάσεων. Αυτό όμως είναι δυνατόν να επιτευχθεί μόνο μέσω συστηματικής προσπάθειας: σχεδιασμό μονοπατιών φροντίδας για τα συνήθη χρόνια νοσήματα στην κοινότητα και διαγνωστικών αλγορίθμων για τη διερεύνηση συνήθων συμπτωμάτων, βασισμένων σε τεκμήρια, consensus μεταξύ των εμπλεκόμενων επιστημονικών εταιρειών και σε συμφωνά με τις διεθνείς καλές πρακτικές. Στο πλαίσιο αυτό δώσαμε στο πρόσφατο παρελθόν στη Διοίκηση του ΕΟΠΥΥ τις προτάσεις μας για τον ενδεδειγμένο προσυμπτωματικό έλεγχο ανά φύλο και ηλικία.
Μέχρι τότε για μένα μια λύση πολύ απλούστερη και συνάμα αποτελεσματική θα είναι η κατάργηση όλων των άλλων κοφτών και πλαφόν στην παραπομπή εξετάσεων (έχουμε το παράλογο να επιτρέπεται ο ίδιος μέγιστος αριθμός εξετάσεων σε έναν υγιή, νεαρό ενήλικα και σε έναν ηλικιωμένο με πολλαπλά χρόνια νοσήματα και συμπτώματα…) και η αντικατάσταση τους από τον υπολογισμό του μέσου όρου κόστους παραπεμπτικών ανά ιατρό, ανά ΑΜΚΑ ασθενών, ανά ειδικότητα και ανά περιοχή, στα πρότυπα του πλαφόν για τη φαρμακευτική δαπάνη. Σημαντική απόκλιση ενός γιατρού από το μέσο όρο των συναδέλφων του της ίδιας ειδικότητας και στην ίδια περιοχή θα πρέπει να διερευνάται και να τιμωρείται αν δεν μπορεί να δικαιολογηθεί. Στο Πορτογαλικό μοντέλο της ΠΦΥ, που ο Υπουργός Υγείας επιθυμεί να εφαρμόσει μάλλον αποσπασματικά στη χώρα μας, όταν το μέσο κόστος εργαστηριακών εξετάσεων ανά ασθενή είναι κάτω από ένα όριο δίνεται χρηματική επιβράβευση στον ιατρό… Κάποιες φορές το καρότο μπορεί να έχει καλύτερα αποτελέσματα από το μαστίγιο…