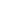Κορωνοϊός: Αυτός είναι ο θεραπευτικός αλγόριθμος για θετικά στον ιό βρέφη, παιδιά και εφήβους

Το πρωτόκολλο διαχείρισης παιδιών και εφήβων που εγκρίθηκε από την Επιτροπή Εμπειρογνωμόνων του Υπουργείου Υγείας καταρτίστηκε από το ΔΣ της Ελληνικής Εταιρείας Παιδιατρικών Λοιμώξεων (Καθηγητές Ε. Γαλανάκης, Α. Μίχος, Β. Παπαευαγγέλου, Ε. Ροηλίδης, Β. Σπούλου, Γ. Συρογιαννόπουλος και
Μ. Τσολιά) σε συνεργασία με τους δύο επιπλέον παιδιάτρους της Επιτροπής Εμπειρογνωμώνων Θ. Ζαούτη και Σ. Λουρίδα.
Σημειώνεται οτι καθως προκύπτουν συνεχώς νεότερα δεδομένα σχετικά με την αποτελεσματικότητα διαφόρων θεραπειών ο προτεινόμενος αλγόριθμος θα ενημερώνεται.
Επίσης, εγκρίθηκε και το πρωτόκολλο για διαχείριση νεογνού που έχει επίσης υιοθετηθεί και αναρτηθεί στην ιστοσελίδα της Ελληνικής Περιγεννητικής Εταιρείας.
Κορωνοϊός: Πότε απαιτείται έλεγχος για COVID-19 σε βρέφη, παιδιά και εφήβους
Έλεγχος για COVID-19 θα πρέπει να διενεργείται στα παιδιά < 16 ετών με:
- Σοβαρή Οξεία Λοίμωξη του Αναπνευστικού (Severe Acute Respiratory Illness) που χρειάζονται νοσηλεία ή που νοσηλεύονται με πυρετό χωρίς άλλη σαφή αιτιολογία
- Φιλοξενούμενα σε κλειστές δομές που εκδηλώνουν οξεία λοίμωξη του αναπνευστικού με πυρετό και βήχα ή δύσπνοια
- Παιδιά με σοβαρή χρόνια υποκείμενη νόσο (π.χ. χρόνια πνευμονοπάθεια, χρόνιo καρδιαγγειακό νόσημα, σακχαρώδη διαβήτη, σοβαρή ανοσοκαταστολή) που εκδηλώνουν οξεία λοίμωξη του αναπνευστικού με πυρετό και βήχα ή δύσπνοια.
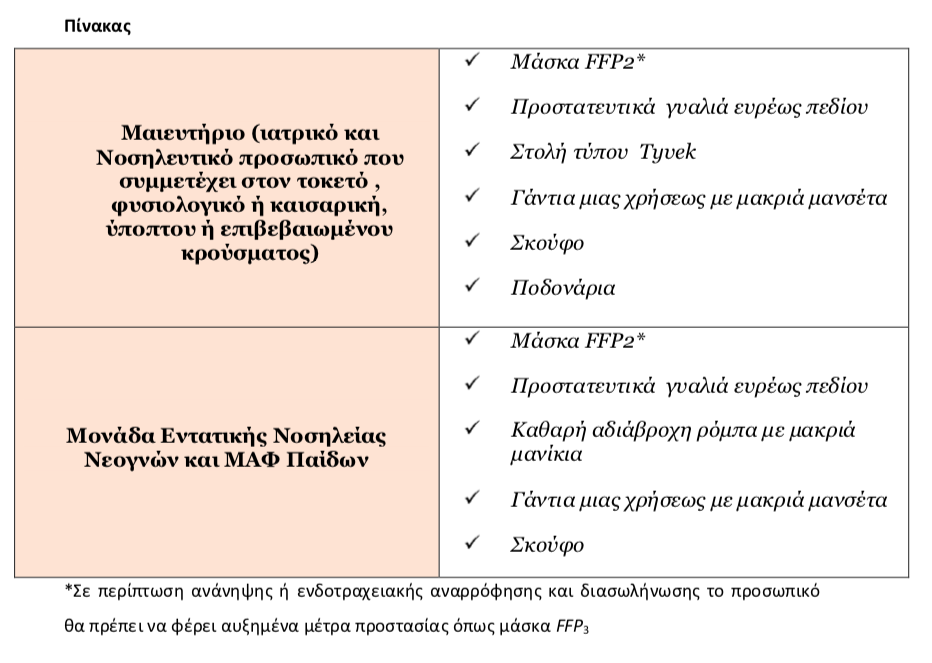
Η κλινική εξέταση του παιδιού και λήψη δείγματος θα πρέπει να διενεργείται σε προκαθορισμένο ιατρείο όπου το ιατρονοσηλευτικό προσωπικό θα πρέπει να φέρει ΜΑΠ (Πίνακας).
Αναφορικά με τη διαχείριση τέτοιων παιδιών, η απόφαση για νοσηλεία εν αναμονή του αποτελέσματος είναι στη κρίση του παιδιάτρου και βασίζεται στη κλινική εικόνα αλλά και το υποκείμενο νόσημα του ασθενή. Τονίζεται ότι επί ήπιας κλινικής εικόνας είναι προτιμητέα η παραμονή στο σπίτι περιμένοντας το αποτέλεσμα. Εφόσον αποδειχθεί ότι ο ασθενής είναι θετικός, γίνεται άμεση επικοινωνία και ο ασθενής μπορεί να παραμείνει στο σπίτι με καθημερινή τηλεφωνική επικοινωνία. Αν υπάρξει επιδείνωση συνιστάται άμεση νοσηλεία.
Στη περίπτωση που το παιδί χρήζει νοσηλείας αυτή θα γίνει και πάλι σε προκαθορισμένο χώρο και η φροντίδα θα γίνει από εκπαιδευμένο προσωπικό που θα φέρει τα απαραίτητα ΜΑΠ (πίνακας). Είναι ιδιαίτερα σημαντικό να τονιστεί ότι ο γονέας που συνοδεύει το παιδί θα πρέπει και αυτός απαραιτήτως να ελεγχθεί για COVID-19 και να τηρεί σχολαστικά όλα τα μέτρα ατομικής προστασίας. Τονίζεται ότι επειδή τα περισσότερα ύποπτα κρούσματα τελικά δεν θα επιβεβαιωθούν ως λοίμωξη από COVID-19, θα πρέπει να γίνει προσπάθεια για τη κατά το δυνατόν νοσηλεία σε μόνωση όλων των ύποπτων κρουσμάτων και την μετακίνηση τους αργότερα και ανάλογα με το αποτέλεσμα του COVID-19.
ΟΔΗΓΙΕΣ ΓΙΑ ΒΡΕΦΗ ΠΑΙΔΙΑ ΚΑΙ ΕΦΗΒΟΥΣ ΜΕ ΕΠΙΒΕΒΑΙΩΜΕΝΗ ΛΟΙΜΩΞΗ ΑΠΟ COVID-19
Κάθε βρέφος ή παιδί με επιβεβαιωμένη COVID-19 λοίμωξη θα πρέπει να επικοινωνεί άμεσα με τον παιδίατρό του ή να προσκομίζεται στα ΤΕΠ Νοσοκομείου. Αρχικά θα πρέπει να γίνει ανασκόπηση ατομικού ιστορικού και παρούσας νόσου (διάρκεια νόσου και είδος συμπτωμάτων) και κατά το δυνατόν εκτίμηση κλινικών σημείων. Στη περίπτωση αρχικής τηλεφωνικής επικοινωνίας και επί υποψίας μέτριας ή σοβαρής συμπτωματολογίας συστήνεται άμεση κλινική εκτίμηση από παιδίατρο.
Η COVID-19 λοίμωξη κατηγοριοποιείται σε:
Α) Ασυμπτωματική
Β) Με ήπια συμπτωματολογία λοίμωξης ανώτερου αναπνευστικού: πυρετός, βήχας, ρινίτιδα, πονόλαιμος, μυαλγίες, κόπωση. Ο πυρετός μπορεί να απουσιάζει, ενώ κάποιοι ασθενείς εμφανίζουν μόνο συμπτώματα από γαστρεντερικό (ναυτία, εμέτους, διάρροια).
Γ) Μέτριας βαρύτητας ή σοβαρή νόσος: υψηλός πυρετός, παραγωγικός βήχας, ταχύπνοια*, βρογχόσπασμος, μειωμένη σίτιση, έντονη καταβολή, δύσπνοια, υποξαιμία, γογγυσμός
Παιδιά υψηλού κινδύνου περιλαμβάνουν (ελλιπή τα δεδομένα στα παιδιά):
- παιδιά με χρόνια πνευμονοπάθεια (κυστική ίνωση, βρογχοπνευμονική δυσπλασία)
- παιδιά με συγγενή καρδιοπάθεια και σημαντικού βαθμού αιμοδυναμική επιβάρυνση
- ασθενείς με σοβαρή ανοσοκαταστολή όπως:
- ογκολογικοί ασθενείς υπό χημειοθεραπεία,
- παιδιά μετά από ΜΜΟ ή μεταμόσχευση συμπαγών οργάνων,
- παιδιά με SCID ή HIV λοίμωξη και χαμηλά CD4 (ανάλογα με ηλικία ασθενή).
- βρέφη <12 μηνών (σημειώνεται ότι δεν υπάρχει ομοφωνία και πιθανολογείται ότι τα αυξημένα ποσοστά νοσηλείας δεν σχετίζονται απαραίτητα με βαρύτερη κλινική εικόνα).
- παιδιά με ΣΔ τύπου 1 (σημειώνεται ότι αν και ο ΣΔ αποτελεί ομάδα υψηλού κινδύνου για τους ενήλικες αυτό δεν έχει επιβεβαιωθεί ότι ισχύει και για τα παιδιά).
Αναφορικά με τα παιδιά που λαμβάνουν ιατρογενή ανοσοκαταστολή (βιολογικούς παράγοντες ή και κορτικοστεροειδή) λόγω υποκείμενου νοσήματος, θα πρέπει να αντιμετωπίζονται το καθένα ξεχωριστά σύμφωνα με τη γνώμη του θεράποντα, καθώς μέχρι σήμερα δεν υπάρχουν δεδομένα ούτε αναφορικά με τη κλινική έκβαση τέτοιων παιδιών εάν νοσήσουν με COVID-19 αλλά ούτε για το όφελος της αντιϊκής αγωγής.
Εργαστηριακός έλεγχος συστήνεται μόνο για νοσηλευόμενους ασθενείς. Ο έλεγχος περιλαμβάνει ανάλογα με την βαρύτητα: γενική αίματος (εκτίμηση λεμφοπενίας), CRP, τρανσαμινάσες ορού, φερριτίνη, τροπονίνη και παράγοντες πήξης. Πιο ειδικές εξετάσεις και απεικονιστικός έλεγχος (Α/α θώρακα, CT πνεύμονος) κατά τη κρίση του θεράποντος.
Τα επιβεβαιωμένα κρούσματα θα πρέπει να νοσηλεύονται σε διαφορετικό χώρο νοσηλείας από τα ύποπτα. Υπενθυμίζεται, όπως προαναφέρθηκε, ο απαραίτητος έλεγχος του γονέα που συνοδεύει το παιδί. Στη περίπτωση που οι νοσηλευτικές μονάδες δεν έχουν θαλάμους με αρνητική πίεση θα πρέπει να υπάρχει μέριμνα ώστε ο χώρος νοσηλείας να διαθέτει ξεχωριστή είσοδο ή τουλάχιστον θα πρέπει να γίνει διακοπή ανακύκλωσης του αέρα του/των συγκεκριμένων θαλάμων αν είναι εφικτό.
* Ορισμός ταχύπνοιας ανά ηλικία
▪ <1 έτους → RR > 50/min
▪ 1-2ετών→RR>40/min
▪ 3-4ετών→RR>35/min
▪ 4-9 ετών → RR > 30/min
▪ > 10 ετών → RR >20/min
Πίνακας Μέτρων Ατομικής Προστασίας για το προσωπικό
Θα πρέπει να σημειωθεί, ότι για κανένα από τα παραπάνω αντιϊκά φάρμακα δεν έχει αποδειχθεί η αποτελεσματικότητά τους στη νόσο COVID-19. Οι ασθενείς που λαμβάνουν κάποιο από αυτά τα φάρμακα θα πρέπει να συμμετέχουν με συγκατάθεση των γονέων/κηδεμόνων (informed consent). Επιπλέον, οι ασθενείς που λαμβάνουν αντιϊκή θεραπεία θα πρέπει να καταγράφονται σε εθνικό αρχείο και, εάν είναι δυνατό, να λαμβάνουν μέρος σε μελέτη.
Θα πρέπει να επισημανθεί ότι καθώς θα προκύπτουν συνεχώς νεότερα δεδομένα σχετικά με την αποτελεσματικότητα διαφόρων θεραπειών με τη συνεχιζόμενη έρευνα ο προτεινόμενος αλγόριθμός θα ενημερώνεται.
ΠΡΩΤΟΚΟΛΛΟ ΔΙΑΧΕΙΡΙΣΗΣ ΝΕΟΓΝΟΥ ΕΠΙΤΟΚΟΥ ΜΕ ΥΠΟΠΤΟ ή ΕΠΙΒΕΒΑΙΩΜΕΝΟ COVID-19 (+)
Σύμφωνα με τα μέχρι σήμερα δεδομένα γνωρίζουμε ότι:
- Δεν υπάρχουν δεδομένα που να υποστηρίζουν τη κάθετη μετάδοση του COVID-19
- Περιγεννητική έκθεση του νεογνού κατά το φυσιολογικό τοκετό δεν μπορεί να αποκλειστεί και εξαρτάται από την ανίχνευση του ιού στα ούρα και τα κόπρανα
- Το νεογνό δεν θα πρέπει να εκτίθεται στις αναπνευστικές εκκρίσεις της συμπτωματικής μητέρας.
Κατευθυντήριες οδηγίες:
- Το νεογνό εξετάζεται από τον νεογνολόγο μέσα στην αίθουσα και εκεί λαμβάνεται ο πρώτος εργαστηριακός έλεγχος (γενική αίματος και βιοχημικός έλεγχος) που επίσης περιλαμβάνει τη λήψη του πρώτου δείγματος ρινικού επιχρίσματος για ανίχνευση COVID-19. Επίσης μέσα στην αίθουσα τοκετού πλένεται από τη μαία. Ο νεογνολόγος που θα εξετάσει το νεογνό μέσα στην αίθουσα τοκετού θα φοράει ΜΑΠ σύμφωνα με τις οδηγίες της ΕΝΛ (Πίνακας).
- Το νεογνό μεταφέρεται άμεσα, με τη δική του θερμοκοιτίδα σε ειδικό χώρο στη ΜΕΝΝ, όπου σε περίπτωση επιβεβαίωσης της COVID-19 λοίμωξης της λεχωίδας, θα παραμείνει για 14 ημέρες. Η θερμοκοιτίδα απολυμαίνεται εξωτερικά στο προθάλαμο της αίθουσας τοκετού ή της ΜΕΝΝ και αφού φτάσει στην μόνωση γίνεται επιμελής καθαρισμός όλου του χώρου διέλευσης.
- Σε περίπτωση που το νεογνό χρειάζεται ανάνηψη ή υποστήριξη της αναπνευστικής λειτουργίας θα πρέπει να λαμβάνεται ειδική μέριμνα ώστε να μη γίνει διασπορά των αναπνευστικών εκκρίσεων στο περιβάλλον.
- Έλεγχος ρινικού επιχρίσματος για COVID-19 θα διενεργείται κατά τη διάρκεια νοσηλείας και συγκεκριμένα στις ημέρες ζωής 0 και 7. Εάν το νεογνό παραμείνει στη ΜΕΝΝ 14 ημέρες θα λαμβάνεται 3ο δείγμα προ εξόδου.
- Στη περίπτωση που το νεογνό είναι σε άριστη γενική κατάσταση και παραμένει COVID- 19 αρνητικό την 7η μέρα ζωής, κατά περίπτωση θα εξετάζεται το ενδεχόμενο εξιτηρίου εφόσον υπάρχουν φροντιστές στο σπίτι, οι οποίοι δεν είχαν επαφή με τη μητέρα τις
προηγούμενες 14 ημέρες. Στη περίπτωση αυτή το προσωπικό της ΜΕΝΝ θα έχει καθημερινή επικοινωνία με τους φροντιστές για την παρακολούθηση του νεογνού. - Κατά τη διάρκεια νοσηλείας στη ΜΕΝΝ τα νεογνά παραμένουν σε κλειστή θερμοκοιτίδα, πλένονται και ζυγίζονται από νοσηλευτές με ΜΑΠ ανά 2 μέρες ενώ εργαστηριακός έλεγχος διενεργείται κατά τη κρίση των γιατρών της ΜΕΝΝ (Πίνακας).
- Αν και δεν υπάρχει καμία ένδειξη ότι ο ιός μεταδίδεται μέσω μητρικού γάλακτος, αντενδείκνυται ο θηλασμός λόγω έκθεσης του νεογνού στις αναπνευστικές εκκρίσεις της μητέρας. Στη περίπτωση που η μητέρα επιθυμεί να θηλάσει προτείνουμε, για τη διατήρηση γαλουχίας, τη χρήση θηλάστρου με απόρριψη του γάλακτος και έναρξη θηλασμού μόλις βεβαιωθούμε ότι η μητέρα είναι PCR (-) (2 δείγματα) και εφόσον έχει διακοπεί ή ολοκληρωθεί η θεραπεία της μητέρας. O συνδυασμός lopinavir-ritonavir δεν αποτελεί αντένδειξη για το θηλασμό, ενώ η χορήγηση μητρικού γάλακτος πρέπει να αποφεύγεται σε περίπτωση χορήγησης χλωροκίνης στη μητέρα μέχρι να γίνει γνωστό το αποτέλεσμα G6PD στο νεογνό.
- Εναλλακτικά, η ΕΝΛ μπορεί κατά περίπτωση να εξετάσει τη χορήγηση του μητρικού γάλακτος από νοσηλεύτρια-φροντιστή εφόσον είναι εφικτή η τήρηση αποστείρωσης του δοχείου μεταφοράς του μητρικού γάλακτος. Τονίζεται ότι δεν συστήνεται η παστερίωση του μητρικού γάλακτος.